Diabète de type 2 - Partie 1 - Comprendre le diabète de type 2 : mécanismes et épidémiologie d'une épidémie moderne
Le diabète de type 2 touche plus de 4 millions de Français et constitue l’une des épidémies majeures de notre siècle. Découvrez les mécanismes complexes de cette maladie chronique, de l’insulinorésistance aux facteurs génétiques et environnementaux qui expliquent son explosion mondiale.
Le diabète de type 2 représente aujourd'hui l'une des plus grandes épidémies de notre siècle. Touchant plus de 4 millions de Français et 480 millions de personnes dans le monde, cette maladie chronique illustre parfaitement les défis sanitaires de nos sociétés modernes. Loin d'être une simple « maladie du sucre », le diabète de type 2 révèle un déséquilibre complexe entre notre patrimoine génétique et notre mode de vie contemporain.
Qu'est-ce que le diabète de type 2 ?
Le diabète de type 2 se caractérise par une élévation persistante du taux de sucre dans le sang, appelée hyperglycémie. Concrètement, on pose le diagnostic lorsque la glycémie à jeun dépasse 1,26 g/L (ou 7,0 mmol/L) à deux reprises, ou lorsqu’elle excède 2 g/L à n’importe quel moment de la journée. Cette définition apparemment simple masque une réalité complexe : le diabète de type 2 n’est pas causé par un manque d’insuline, mais par deux mécanismes intriqués qui s’aggravent mutuellement au fil du temps.
Les deux piliers de la physiopathologie
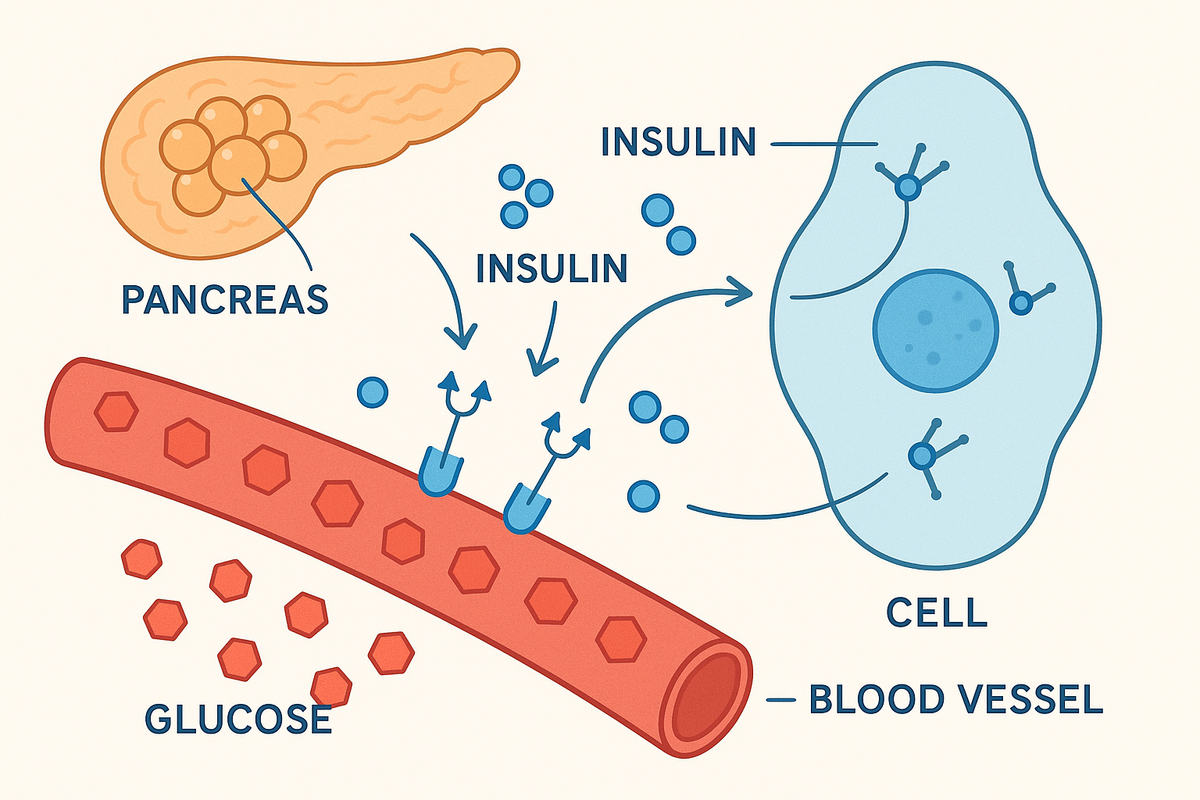
L’insulinorésistance constitue le premier mécanisme. L’insuline, cette hormone produite par le pancréas, agit normalement comme une « clé » permettant au glucose d’entrer dans les cellules pour leur fournir de l’énergie. Dans le diabète de type 2, cette clé fonctionne mal : les cellules musculaires, hépatiques et adipeuses deviennent moins sensibles à son action.
Pour compenser cette résistance, le pancréas produit initialement plus d’insuline. Mais progressivement, les cellules β pancréatiques s’épuisent et ne parviennent plus à répondre aux besoins croissants de l’organisme. C’est le second mécanisme : l’insulinopénie relative, qui marque l’évolution vers un diabète manifeste.
Un processus silencieux et progressif
Le développement du diabète de type 2 s’étend généralement sur plusieurs années, souvent de manière totalement asymptomatique. Cette évolution silencieuse explique pourquoi une grande partie des patients est diagnostiquée tardivement, au stade des complications nécessitant une hospitalisation.
Avant l’apparition du diabète franc, l’organisme traverse une phase intermédiaire appelée prédiabète. Cette étape cruciale se caractérise par des glycémies légèrement élevées : entre 1,10 et 1,26 g/L à jeun, ou entre 1,40 et 2 g/L deux heures après l’ingestion de glucose. Le prédiabète constitue un signal d’alarme précieux pour intervenir précocement.
L’épidémiologie alarmante du diabète de type 2
Une explosion mondiale
La prévalence mondiale du diabète de type 2 a doublé en trente ans, passant de 7% à 14% de la population. Cette progression fulgurante touche particulièrement les pays en développement et les populations ayant adopté un mode de vie occidental. Aux États-Unis, plus de 37 millions de personnes vivent avec un diabète, tandis qu’en Europe, 60 millions d’individus en sont affectés. Les projections suggèrent que le nombre de diabétiques pourrait atteindre 700 millions d’ici 2045.
La situation française : entre espoir et réalité
La France affiche un paradoxe épidémiologique intéressant : selon certaines études internationales, notre pays présenterait l’un des taux de diabète les plus bas au monde - seulement 1,8% chez les femmes et 3,7% chez les hommes. Cependant, l’Assurance maladie recense plus de 4,3 millions de Français traités pour un diabète, soit 6,3% de la population. Cette différence résulte des méthodologies d’étude et souligne la complexité du diagnostic épidémiologique.
Répartition selon l’âge et le sexe
Le diabète de type 2 montre une prévalence croissante avec l’âge, culminant entre 80 et 84 ans. Les hommes sont affectés plus tôt et plus fréquemment que les femmes, en partie du fait de l’obésité abdominale, plus diabétogène.
Impact socio-économique
Le coût de prise en charge du diabète en France se chiffre à plusieurs milliards d’euros par an, sans compter les coûts indirects liés à l’absentéisme et à la perte de productivité. Le diabète a également causé plus de 85 000 décès en France en 2021, principalement en raison de complications cardiovasculaires, rénales et neurologiques.
Facteurs de risque : hérédité et environnement
Une forte composante génétique
Le risque de diabète de type 2 est considérablement accru en cas d’antécédents familiaux : 40% si un parent est diabétique, 70% si les deux parents sont atteints, et jusqu’à 100% chez les vrais jumeaux. Les études post-GWAS ont mis en évidence de nombreux variants influençant la fonction des cellules β pancréatiques, soulignant le rôle central de la sécrétion d’insuline.
Définitions :
- Etudes GWAS (Genome-Wide Association Study) : repèrent des liens statistiques entre variants et maladie.
- Recherches Post-GWAS : explorent l’effet concret de ces variants sur la biologie et la maladie (fonction des gènes, voies métaboliques, impact sur les cellules, etc.).
Facteurs environnementaux modifiables
L’obésité abdominale et la sédentarité demeurent les principaux facteurs de risque modifiables : un simple programme d’activité physique régulière peut réduire de moitié le risque de développer un diabète chez les personnes prédiabétiques. Les interventions nutritionnelles et l’activité physique ciblée constituent les premiers leviers de prévention.
Autres facteurs non modifiables
L’âge supérieur à 45 ans et l’origine ethnique (populations africaines, asiatiques, hispaniques) augmentent significativement le risque de diabète de type 2.
Chez les femmes, les antécédents de diabète gestationnel ou d’enfant macrosome - nouveau-né dont le poids à la naissance est supérieur à 4 kg, parfois 4,5 kg selon certains critères - signalent également un risque élevé à long terme.
Inflammation et glucotoxicité
Les recherches récentes soulignent le rôle de l’inflammation chronique de bas grade, particulièrement au niveau du tissu adipeux et du foie, dans l’aggravation de l’insulinorésistance et de la dysrégulation hépatique du glucose. L’hyperglycémie elle-même aggrave ces mécanismes - un cercle vicieux qualifié de glucotoxicité, partiellement réversible si le contrôle glycémique est instauré précocement.
Critères diagnostiques modernes
Le diagnostic repose sur trois paramètres :
- Glycémie à jeun ≥ 1,26 g/L confirmée
- Glycémie 2h post-charge ≥ 2 g/L
- HbA1c ≥ 6,5%
L’HbA1c, qui reflète la moyenne du taux de sucre dans le sang sur les 2 à 3 derniers mois, a changé la pratique médicale en permettant un test sans être à jeun. Cependant, il n’est pas toujours assez sensible pour repérer les tout premiers signes de diabète.
Vers une médecine personnalisée
Le diabète de type 2 regroupe différents profils métaboliques, ce qui permet d’envisager des traitements adaptés à chaque personne. Les progrès des capteurs connectés et de l’intelligence artificielle offrent désormais la possibilité de prévoir l’évolution de la maladie et d’ajuster les soins en temps réel.
Sources
Semmelweis Endocrinologie, “Diabète de type 2” – SF Endocrinologie, 2022.
Santé publique France, Données épidémiologiques sur le diabète de type 2, 2024.
Fédération Française des Diabétiques, Chiffres du diabète en France, 2024.
Dinno Santé, “Diabète de Type 2 : Causes, Symptômes, Traitement”, 2021.
MémoBio, “Diabète de type 2 : physiopathologie”, 2005.
EM-Consulte, “Physiopathologie du diabète de type 2”, 2025.
Post-GWAS study of T2D susceptibility genes – Semantic Scholar, 2017.
Le rôle des mesures hygiéno-diététiques – Semantic Scholar, 2017.
Inserm, “Co-agoniste GIP/GLP-1 : innovation thérapeutique”, 2022.
Société Francophone du Diabète, “Chiffres clés”, 2004.
Fédération Française des Diabétiques, “Le poids des gènes…”, 2022.
Vaincre le Diabète, “Chiffres mondiaux du diabète”, 2025.
Elsevier, “Physiopathologie dyslipidémie T2D”, 2019.
Manuel de néphrologie, “Néphropathies diabétiques”, 12ᵉ éd., 2012.
Fédération Française des Diabétiques, “Sport et diabète”, 2022.
SF Endocrinologie, “Complications dégénératives du diabète”, 2022.
Fédération Française des Diabétiques, “Complications cardiovasculaires”, 2024.
Conferénce HAS, Recommandations diabète de type 2, 2024.
Elsevier, “Co-agoniste GIP/GLP-1”, 2022.
HAS, “Autosurveillance glycémique T2D”, 2011.
Guide alimentaire à index glycémique, Diabetes Canada, 2023.
Natristore, “Régime IG diabète”, 2025.
Medflixs, “Applications mobiles gestion du diabète”, 2024.
FFD, “Microbiote intestinal et diabète”, 2019.
MedizinOnline, “Progrès thérapie génique”, 2024.
Le Spécialiste, “Top 10 applis diabète”, 2025.
AP-HP, “Microbiote et diabète”, 2025.
Inserm, “Activité physique et T2D”, 2019.
Elsevier, “Recommandations activité physique T2D”, 2020.
HAS, “Diabète T2 : activité physique”, 2022.
SF Nutrition, “Activité physique réduit résistance à l’insuline”, 2012.
Santé Magazine, “Exercice et T2D”, 2023.
Médecine/Sciences, “Rôle de l’activité physique syndrome métabolique”, 2009.
GPNotebook, “Exercice physique dans la gestion du T2D”, 2024.
Elsevier, “Qualité de vie diabète rénal chronique”, 2022.
Elsevier, “Qualité de vie T2D mal équilibré”, 2021.
Elsevier, “Qualité de vie et retentissement psycho-professionnel”, 2020.
Semantic Scholar, “Qualité de vie patients T2D Tunisie”, 2023.
Elsevier, “Pompe à insuline et qualité de vie”, 2012.
LiSSa, “Impact émotionnel et fardeau ressenti”, 2013.
Oscar Santé, “Éducation thérapeutique T2D”, 2020.
Médecine/Sciences, “Le diabète – Des chiffres alarmants”, 2013.
FFD, “Santé mentale et diabète”, 2025.
Revue TPE, “Éducation thérapeutique pour rémission”, 2016.
Diabète Occitanie, “Éducation thérapeutique”, 2024.
ISPAD, “T2D chez enfants et adolescents”, 2013.
Elsevier, “T2D chez enfants et adolescents – données françaises”, 2009.
Semantic Scholar, “T2D pédiatrique – revue française”, 2009.
ISPAD, “Diabète T2 enfant et adolescent – ISPAD”, 2023.
Infos-Diabete, “Risque T2 après gestationnel”, 2023.
France Mutuelle, “Diabète et seniors”, 2023.
Diabète Québec, “Diabète gestationnel”, 2025.
OMEDIT Normandie, “Prise en charge patients âgés”, 2017.
MSD Manuals, “Diabète sucré pendant la grossesse”, 2025.
SPF, “Chiffres épidémiologiques diabète T2”, 2024.
Santé Canada, “Prévention et facteurs de risque de diabète”, 2023.
Dinno Santé, “Comprendre le diabète T2”, 2021.
MédiTup, “France plus épargnée par le diabète”, 2025.
Semantic Scholar, “Caractéristiques de l’HbA1c”, 2012.
Elsevier, “Tendance complications selon HbA1c”, 2019.
GPNotebook, “HbA1c dans le diagnostic du diabète”, 2023.
Diabète Québec, “Prédiabète”, 2023.
SF Endocrinologie, “Insuline et métabolisme glucidique”, 2023.
Minerva EBP, “HbA1c : test fiable pour diagnostic T2D”, 2010.